La osteocondrosis espinal es una enfermedad degenerativa de la columna (es decir, asociada con la destrucción gradual del tejido y la alteración de su función). Los principales cambios están asociados con el disco intervertebral (una formación elástica ubicada entre las vértebras y es una especie de amortiguador que suaviza los golpes y vibraciones de las vértebras entre sí al caminar). En la osteocondrosis, los discos intervertebrales se vuelven insensibles, se endurecen y, a menudo, sobresalen hacia el canal espinal, donde pueden comprimir la médula espinal o sus raíces, provocando las molestias correspondientes (dolor en brazos y piernas, espalda, entumecimiento de la piel de las extremidades).
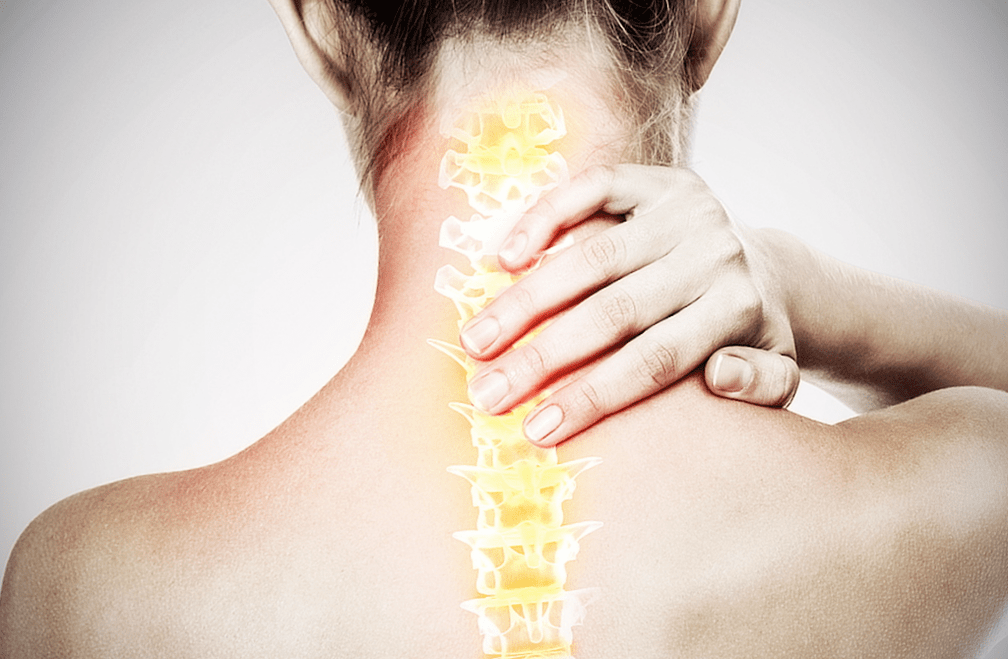
Síntomas de la osteocondrosis espinal.
- Dolor en la espalda y el cuello: especialmente por la noche, después de la actividad física.
- Sensación de tensión dolorosa en los músculos individuales de la espalda.
- Entumecimiento de la piel de los brazos o las piernas (yemas de los dedos o como una tira separada sobre la piel).
- Debilidad en los músculos de los brazos o piernas.
- Atrofia (adelgazamiento) de los músculos de brazos y piernas.
- Mareos, dolores de cabeza: cuando la arteria vertebral que irriga el cerebro se comprime entre las vértebras cervicales.
Formularios
- Dependiendo de en qué parte de la columna se localicen los mayores cambios, se distinguen las siguientes formas de osteocondrosis espinal:
- osteocondrosis de la columna cervical;
- osteocondrosis de la columna torácica;
- osteocondrosis de la columna lumbar.
- Dependiendo de los cambios estructurales que se hayan producido en el disco intervertebral (formación elástica ubicada entre las vértebras), se distinguen las siguientes etapas de la osteocondrosis espinal:
- Etapa 1: movimiento intradiscal del núcleo del disco (formación densa en su centro) hacia el borde;
- Etapa 2: aparición de grietas en el anillo fibroso del disco (que consiste en tejido conectivo) e inestabilidad de la columna (movilidad excesiva);
- Etapa 3: rotura completa del disco con su prolapso en forma de hernia hacia el canal espinal, posible compresión de las raíces de la médula espinal;
- Etapa 4: cambios importantes no sólo en los discos intervertebrales, sino también en los tejidos circundantes (crecimiento excesivo del tejido óseo, fuerte fijación patológica de las vértebras entre sí).
Razones
- Estrés excesivo en la columna:
- riesgos laborales: levantamiento de objetos pesados (por ejemplo, para cargadores), trabajo prolongado en una posición estática (inmóvil);
- exceso de peso corporal, que aumenta la carga sobre la columna;
- Levantar objetos excesivamente grandes (exorbitantemente pesados).
- Lesiones de columna: fracturas vertebrales, roturas de ligamentos.
- Causas hereditarias: tendencia a la alteración gradual de la nutrición de las vértebras y de los tejidos que las rodean (ligamentos, discos intervertebrales).
Diagnóstico
- Análisis de quejas e historial médico:
- ¿Hace cuánto tiempo experimentó por primera vez dolor de espalda, entumecimiento en los dedos de manos y pies y otras molestias?
- ya sea que el trabajo o las actividades domésticas estén asociadas con el levantamiento de objetos pesados, el mantenimiento prolongado de una posición inmóvil de la espalda y el cuello (sentado en un escritorio, etc.).
- Examen neurológico: búsqueda de signos de trastornos neurológicos (sensibilidad alterada en brazos o piernas, curvatura de la columna, dolor al palpar los músculos de la espalda y el cuello).
- Radiografía de la columna: este método permite estudiar la estructura de la columna en uno o más planos, detectar el adelgazamiento de los discos intervertebrales (formación elástica situada entre las vértebras), su protrusión hacia el canal raquídeo, así como el crecimiento marginal del tejido óseo de la columna (osteofitos), que también son consecuencia de la desnutrición de la columna y pueden dañar las raíces raquídeas, provocando dolor y trastornos de sensibilidad.
- CT (tomografía computarizada) y MRI (resonancia magnética) de la columna en las regiones cervical y espinal: permiten estudiar capa por capa la estructura de la columna y los tejidos circundantes (discos intervertebrales, ligamentos) y detectar el adelgazamiento de los discos intervertebrales, la presencia y el tamaño de la protrusión (hernia) de los discos del espacio entre las vértebras.
Tratamiento de la osteocondrosis espinal.
- Limitar la carga sobre la columna (no levantar objetos pesados).
- Distribución adecuada de la carga en la columna: por ejemplo, llevar las bolsas no con una mano, sino con ambas, lo que hace que la carga sea más uniforme.
- Masaje de la zona de espalda y cuello-cuello.
- Fisioterapia: conjunto de ejercicios que fortalecen los músculos de la columna.
- Nadar.
- Acupuntura: influye en los procesos locales de destrucción de tejido del disco intervertebral mediante inyecciones con pequeñas agujas especiales.
- Analgésicos.
- Medicamentos que reducen la tensión muscular (relajantes musculares).
- Para procesos avanzados (prolapso de una hernia con compresión de las raíces de la médula espinal), tratamiento quirúrgico (extirpación del disco intervertebral, fijación de la parte afectada de la columna).
Complicaciones y consecuencias.
- Dolor de espalda crónico.
- Parálisis (debilidad en los brazos o piernas).
- Mala circulación cerebral (cuando la arteria vertebral que irriga el cerebro está comprimida entre las vértebras cervicales).
Prevención de la osteocondrosis espinal.
- Régimen de trabajo suave: levantamiento de pesas moderado, negativa a levantar objetos excesivamente pesados, cambios periódicos en el trabajo físico y mental (para "estirar" la columna).
- Recreación activa.
- Gimnasia, ejercicios matutinos: realización diaria de ejercicios sencillos que involucran la columna vertebral (giros del torso, ligeras flexiones).



























